刘希高医生的科普号
- 精选 典型病例分享2-巨大右侧肾肿瘤行经腹腔入路腹腔镜右肾根治性切除术一例
中年女性,因“体检发现右肾巨大占位”就诊;腹部CT、MRI及肾脏CTA:右肾占位,右侧肝叶受累不除外;术前诊断:右肾肿瘤;肝转移不除外;诊疗经过:完善术前相关检查及术前准备,仔细阅片,请肝胆外科教授术前会诊以备术中处理可疑受累右侧肝叶,充分评估后于近期行经腹腔入路“腹腔镜右肾根治性切除术”,术中可见右肾上极巨大肿物紧邻右侧膈肌,与右侧肝叶紧贴,但尚未侵犯右肝,右侧肝叶可见两处小结节,予以一并手术切除。手术标本剖面肉眼观:右肾上极及背外侧一灰黄灰褐色肿瘤,大小约8*7cm,肉眼观紧邻肾盂,侵及肾周脂肪。术后病理:(右肾)透明细胞癌G4级,伴有肉瘤样特征及肿瘤性坏死;小灶侵透肾被膜,肿瘤未侵及肾盂黏膜,输尿管断端及肾门脉管未查见癌。(肝结节)送检为脂肪结缔组织伴慢性炎细胞浸润。个人体会:对于此类瘤体较大且与局部脏器毗邻的肾肿瘤病例,经腹腔途径操作空间更大,且手术视野更为清晰,若需术中合并处理毗邻脏器时经腹腔途径会更为从容,可大大降低周围脏器副损伤风险,本例患者因瘤体挤压使得右肾主干动脉自腹主动脉发出后斜向外下走形入肾,与传统肾动脉走形方向不同,充分体现出术前行肾脏血管CTA检查的必要性。从病理角度而言,此例患者为透明细胞癌G4级并伴有肉瘤样特征,提示恶性程度较高,在目前切缘阴性已达临床角度手术根治性切除的基础上,可考虑后续肾癌TKI靶向药物及I/O免疫治疗、肿瘤放化疗等的模式作为后续辅助治疗措施,该患者目前恢复良好,正在密切随访之中。 腹腔MRI:右肾上极巨大占位,与右侧肝叶毗邻,侵犯不除外; 腹腔增强CT:右肾上极肿瘤,肝转移不除外; 腹部MRI重建及CTA:右肾上极肿瘤,毗邻肾脏,右肾动脉主干单支斜向走形; 手术切除标本:右肾上极灰黄灰褐色肿瘤,大小约8*7cm,肉眼观紧邻肾盂,侵及肾周脂肪 病理结果:(右肾)透明细胞癌G4级,伴有肉瘤样特征及肿瘤性坏死;
刘希高 副主任医师 山东大学齐鲁医院 泌尿外科963人已读 - 精选 什么情况下需要行包皮环切手术?
在众多的医学观点里,如美国儿科学会、澳洲小儿外科学会、加拿大小儿医学会及小儿泌尿教科书中,都认为新生儿的龟头及包皮粘膜是一个复杂的融合体,还未发育成熟,应谨慎是否行包皮环切术。在青少年期,最好也能清楚
史本涛 主任医师 深圳市第二人民医院 泌尿外科3万人已读 - 精选 典型病例3-“严重血尿”肌层浸润膀胱癌低龄患者行“腹腔镜膀胱根治性切除+标准盆腔淋巴结清扫术”1例
。男性,58岁,因“严重血尿2月余,TUR-Bt经尿道膀胱肿瘤电切术 2次”就诊 ; 。B超:膀胱占位、左肾重度积水; 。CTU:膀胱多发实性肿瘤、侵犯左侧输尿管口、左肾积水、左输尿管扩张。盆腔多发肿大淋巴结。 。膀胱镜:膀胱菜花样肿瘤,主体位于左侧壁,约8*7cm。 。活检病理:高级别尿路上皮癌。 。术前诊断:肌层浸润性膀胱癌cT3bN1M0;左肾积水; 诊疗经过:因“膀胱肿瘤”于当地医院行经尿道膀胱肿瘤电切术2次,目前为膀胱肌层浸润膀胱癌,肉眼血尿严重伴贫血、低蛋白血症,患者体重减轻明显,一般状况较差,于2021-11-19全麻下行“腹腔镜膀胱根治性切除术+尿流改道术”,术中可见左侧壁肿瘤外侵严重,局部明显粘连,切除手术标本剖面肉眼观:膀胱左侧壁实性大体积菜花样肿瘤;目前术后恢复顺利,有待术后常规病理明确准确临床分期及判断后续辅助治疗方案; 个人体会:该膀胱癌患者低龄(58岁),多次膀胱肿瘤电切手术史,血尿致严重贫血,术前各种保守止血治疗效果有限,因此对于此类“瘤体负荷大、血尿严重”的局部晚期肌层浸润性膀胱尿路上皮癌(T3期及以上)可在充分术前评估后予以直接行膀胱根治性切除手术,术中瘤体外侵及盆腔周围粘连严重,手术难度极大,予以顺利微创完整膀胱根治性切除及标准双侧盆腔淋巴结清扫,有待后续大病理标本明确临床分期及判断后续辅助治疗方案。 入院检查盆腔CT示:膀胱肌层浸润性膀胱癌,左肾积水; 腹腔镜膀胱根治性切除+标准双侧盆腔淋巴结标本
 刘希高 副主任医师 山东大学齐鲁医院 泌尿外科505人已读
刘希高 副主任医师 山东大学齐鲁医院 泌尿外科505人已读 - 精选 膀胱灌注需要您关注
1.什么是膀胱灌注化疗?膀胱灌注化疗属于腔内化疗的一种。医生利用导尿管将化疗药物注入膀胱内,保留一定时间后,患者自然排尽尿液即完成。不同药物保留时间有所不同,但应该注意,保留时间需要严格按照说明书,从
陈善闻 副主任医师 复旦大学附属华山医院 泌尿外科2.1万人已读 - 精选 非肌层浸润性膀胱癌膀胱灌注治疗
经尿道膀胱肿瘤切除术(TURBT)是非肌层浸润性膀胱癌(NMIBC)的诊断和治疗的首选方案,但仍存在高复发及肿瘤进展的问题,原因或许与TURBT不完全导致肿瘤细胞残留,以及膀胱内游离肿瘤细胞种植创面有关。 膀胱灌注治疗是通过向膀胱内注入细胞毒性药物直接杀伤肿瘤细胞,或注入免疫制剂如卡介苗(BCG),干扰素等直接或间接诱导体内非特异性免疫反应,从而达到降低肿瘤复发和进展的风险。 膀胱灌注治疗可以单独使用或作为经尿道手术后的局部辅助治疗手段,对机体全身影响小,患者接受度较高,也是目前泌尿外科最常见的操作之一。 2015年中华医学会泌尿外科分会膀胱癌联盟就膀胱内灌注治疗的操作流程制订了相关操作规范。 适应症 目前,根据NMIBC复发风险及预后的不同,将其分为三组:1)低危组:单发、Ta期、低级别(G1)、肿瘤直径3 cm等。 针对不同的组别,建议进行膀胱灌注治疗方案如下: 1.低危组,TURBT术后即刻进行单次剂量的膀胱灌注化疗,后续可以不用膀胱维持灌注。 2.中危组,TURBT术后即刻进行单次剂量的膀胱灌注化疗,后续建议进行膀胱化疗药物或BCG灌注,灌注时间为1年。 3.高危组,TURBT术后即刻可以进行单次剂量的膀胱灌注化疗,后续建议进行BCG膀胱诱导灌注和维持灌注,灌注时间1年-3年。 二.禁忌症:膀胱穿孔;肉眼血尿;急性泌尿系感染。 三.灌注治疗形式 1.即刻灌注:适用于低危、中危和高危NMIBC,建议在术后24 小时内完成,有条件的可以在手术室或术后6小时内完成。 2.诱导灌注:适用于中危和高危NMIBC,术后1-2周开始,每周1次,共6-8次。 3.维持灌注:适用于中危和高危NMIBC。诱导灌注结束后进行,每2周-4周1次,至灌注结束。 四.膀胱灌注药物和制剂 常见的膀胱灌注药物和制剂主要分两大类,第一类是细胞毒药物,即化疗药物,包括丝裂霉素C(MMC),表柔比星,吡柔比星,羟基喜树碱和吉西他滨等。第二类是免疫制剂,包括卡介苗(BCG),干扰素(IFN)等。 五.膀胱灌注治疗的体位变换 膀胱内灌注入化疗药物或免疫制剂后,通过间断变换体位,以使膀胱内液体到达膀胱各壁粘膜。
刘希高 副主任医师 山东大学齐鲁医院 泌尿外科2025人已读 - 精选 晚期尿路上皮癌一线治疗探索
近30年以来,对于无禁忌证的晚期尿路上皮癌(UC)患者而言,以铂类为基础的化疗一直是公认的晚期一线标准治疗。但由于肾功能受损、心血管并发疾病和身体总体状况无法耐受等原因,约40%的患者无法耐受顺铂,而对于顺铂不耐受患者而言,其治疗方案则多以卡铂为基础的化疗方案或非铂类化疗为主,但生存期要比以顺铂为基础的化疗明显变短。因此,临床上迫切需要有效的治疗手段来提高晚期尿路上皮癌一线治疗的疗效。 2016年前后,随着免疫检查点抑制剂的横空出世,其在包括晚期泌尿系肿瘤在内的各种实体瘤的治疗中均显示了良好的安全性和疗效。自2016年5月以来,美国FDA 先后批准了五种PD-1/PD-L1 单抗用于晚期尿路上皮癌的二线治疗。在国内,替雷利珠单抗成为首个获批晚期尿路上皮癌二线治疗适应症的PD-1单抗。近来免疫检查点抑制剂在晚期尿路上皮癌的一线应用逐渐成为新的研究热点。2017年,基于IMvigor210队列1及KEYNOTE-052两项研究,美国FDA先后批准阿替利珠单抗和帕博利珠单抗用于不能耐受顺铂化疗患者的一线治疗。一线免疫治疗的有效率和中位生存时间与非顺铂化疗相近,但是副反应更少。而对于可耐受顺铂的人群,研究者也在不断探索多种联合的方式,以期进一步改善患者的整体预后。 2020年ESMO年会上公布了两项备受瞩目的晚期尿路上皮癌一线联合治疗的临床研究结果,即KEYNOTE-361研究和DANUBE研究。KEYNOTE-361是一项帕博利珠单抗联合化疗对比免疫单药和化疗的Ⅲ期多中心开放性随机对照研究,截止2018年6月29日,在全球共入组1010例患者。从基线情况看,肝转移患者比例和化疗方案选择在三个治疗组之间较为均衡。KEYNOTE-361研究的主要研究终点:与单纯化疗组相比,帕博利珠单抗+化疗组的中位PFS延长1.2个月(8.3 vs 7.1个月,HR=0.78,P=0.0033);中位OS延长2.7个月(17 vs 14.3个月,HR=0.86,P=0.0407),但令人遗憾的是,虽然在数值上有获益趋势,但P值均未达到统计学差异。安全性:不良反应以贫血、恶心、疲乏、中性粒细胞减少症等为主,帕博利珠单抗+化疗组患者不良事件发生情况与单纯化疗组相当(≥3级不良反应发生率为87.4% vs 81.9%),帕博利珠单抗组患者的不良事件与之前的研究表现一致,总体不良反应发生率较化疗更低。 另外一项DANUBE研究是度伐利尤单抗联合或不联合Tremelimumab对比标准化疗方案一线治疗mUC的Ⅲ期、开放标签、全球多中心随机对照临床研究,共入组了1032例无法手术切除的晚期或转移性尿路上皮癌患者,随机纳入3个治疗组。各治疗组的基线特征基本均衡,肝和或肺转移占52%~55%,PD-L1高表达占60%,约57%患者耐受顺铂。结果显示,在PD-L1高表达患者中,度伐利尤单抗治疗组与化疗组相比,中位OS无显著差异(14.4 vs 12.1个月,HR=0.89,P=0.3039)。整体人群中,双免联合组与化疗组相比,中位OS也无显著差异(15.1 vs 12.1个月,HR=0.85,P=0.0751)。虽未达主要研究终点,但亚组分析显示,双免联合治疗在PD-L1高表达人群中相较化疗组有更多的OS获益(中位OS:17.9 vs 12.1个月,HR=0.74)。安全性方面,最常见的3~4级治疗相关不良事件在双免联合组是血清脂肪酶升高,在化疗组是中性粒细胞减少和贫血。免疫联合和单药组的整体不良反应发生率均远低于化疗组。 由此可见,以PD-1/L1单抗为代表的免疫治疗前移至与化疗联合成为目前晚期尿路上皮癌临床研究的热点,但综合去年的IMvigor130研究以及今年的DANUBE、KEYNOTE-361等大型Ⅲ期临床研究结果显示,免疫与化疗联合并未获得有统计学差异的疗效提高及生存获益,但值得注意的是,在DANUBE研究中通过进一步亚组分析发现,PD-L1高表达患者双免疫联合治疗组较化疗组有OS获益,这说明对于晚期尿路上皮癌,尽管含顺铂方案化疗仍然是一线治疗主流,但如何从晚期尿路上皮癌患者中早期筛选出PD-L1高表达这部分患者,将有望改变此类患者的治疗结局,从现有数据来看,免疫治疗前移至联合化疗的远期意义仍有待进一步深入研究。 目前通常认为ICIs在尿路上皮癌患者中的良好疗效是与其自身较强的免疫原性、较高的PD-L1表达水平、较高的TMB水平分不开的。化疗虽有效率高,但远期效果差强人意,且副作用大,而免疫治疗可激活机体抗肿瘤免疫效应,且一旦有效,疗效通常维持更持久,免疫疗法和化疗的联合在理论上可起到互补作用。PD-1/PD-L1抑制剂也在各项大型研究结果公布的基础上不断改写尿路上皮癌的国际指南,近期的JAVELIN Bladder 100研究显示,Avelumab+BSC一线维持治疗组相比BSC单独治疗组可明显延长患者的OS,全人群中位OS分别为21.4个月和14.3个月(HR=0.69,P<0.001)。在PD-L1表达阳性人群中, Avelumab+BSC组的中位OS尚未达到但前景可观,因为BSC组已达到17.1个月(HR=0.56,P<0.001)。这项研究提示我们,对于晚期一线化疗敏感人群而言,尤其顺铂敏感人群,更适合在一线化疗的疗效维持阶段开始使用PD-1抑制剂,该方案能够为患者带来更长的生存获益。 相信随着一线ICIs联合化疗、新的ICIs和靶向药物的研究的不断开展,联合治疗将会是ICIs的未来发展方向。而如何提高疗效、降低irAE,免疫治疗优势人群的早期、精准筛选作为目前的研究热点显得尤为重要,期待随着未来更多研究结果的陆续公布,晚期尿路上皮癌的一线综合治疗能取得更好更安全的疗效突破。
刘希高 副主任医师 山东大学齐鲁医院 泌尿外科2301人已读 - 精选 参编国内首部尿路上皮癌指南—《中国临床肿瘤学会CSCO尿路上皮癌诊疗指南2020》正式发布!
中国临床肿瘤学会(CSCO)尿路上皮癌专家委员会2020年会于2020年10月份在京召开。会上,国内首部《尿路上皮癌诊疗指南(2020版)》正式发布。本人作为CSCO尿路上皮癌专家委员会委员,有幸参编其中。尿路上皮癌(UC)是世界范围内常见的恶性肿瘤。近年来发病率及死亡率均有上升趋势,而一旦进入到肌层浸润性膀胱癌阶段,长期生存率急转直下。目前随着新辅助放化疗、免疫治疗在UC领域越来越多的重大进展,促进了UC领域治疗的巨大进步。但临床医生在诊治UC患者时,仍缺乏有中国特色的UC指南的规范指导。CSCO尿路上皮癌专委会在国内推出的首部《尿路上皮癌诊疗指南(2020版)》包括了患者评估、手术方式的选择、术后综合治疗、术后随访等章节,内容科学详尽,紧跟国内外学术前沿,又兼顾国内的治疗实际现状,具有很强可操作性,为国内尿路上皮癌诊疗领域提供了重要的参考依据,方便广大尿路上皮癌患者得到科学规范的治疗。
刘希高 副主任医师 山东大学齐鲁医院 泌尿外科1600人已读 - 精选 无痛血尿的“照妖镜”——膀胱软镜及NBI技术辅助膀胱镜镜下膀胱肿瘤表现及治疗策略刘希高 副主任医师 山东大学齐鲁医院 泌尿外科652人已读
- 图文文章 “盆腔异位肾重度肾积水合并肾盂输尿管连接部狭窄”微创手术处理经验分享
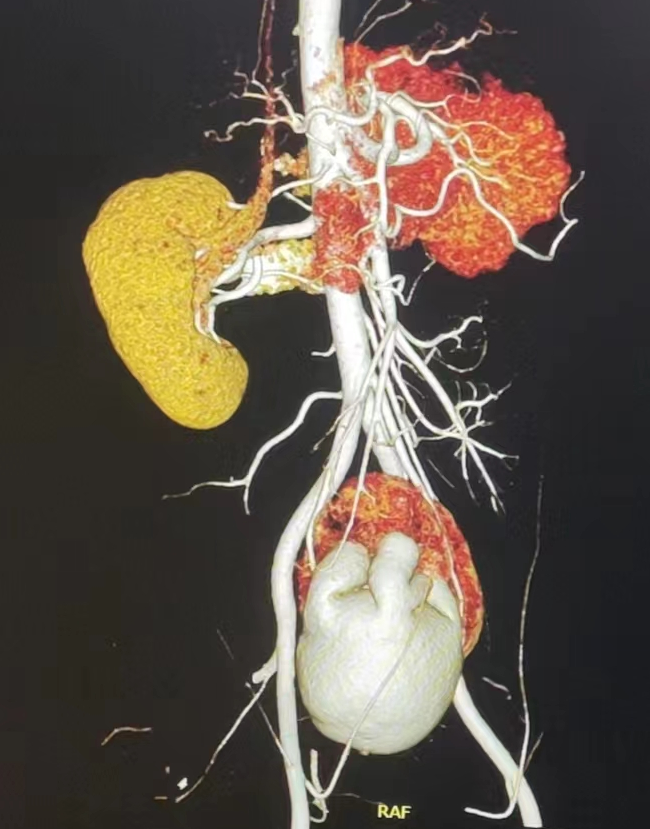
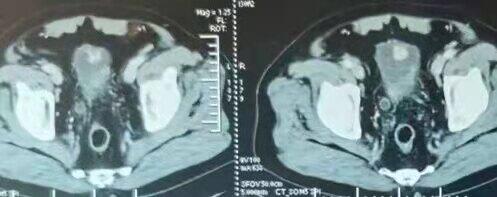
· 男性,22岁,因“突发急腹痛1天”就诊 当地医院;· B超:盆腔异位肾合并重度肾积水不除外;血肌酐正常;·腹盆部CTU及CTA:盆腔左侧异位肾合并肾积水;异位肾为右侧髂总动脉及肠系膜下动脉分支供血;·初步诊断:盆腔左侧异位肾并重度肾积水;左侧异位肾肾输尿管连接部狭窄· 诊疗经过:患者于外院就诊时,曾建议行异位肾切除手术,患者及家属来我门诊就诊,科室全面细致讨论后,决定行达芬奇机器人辅助“左侧盆腔异位肾肾盂成形术”,过程顺利;术后8周顺利拔除左侧双J管,复查超声及CT可见左侧异位肾外形良好,肾盂积水较术前明显缓解,患者恢复良好,无不适;目前仍在持续随访中;· 经验分享:异位肾合并肾盂输尿管连接部狭窄畸形极为罕见,临床可以“急腹症”就诊,诊断应以泌尿系三维成像CTU为主,术前建议完善双侧肾脏ECT分肾功能检测,以明确异位肾的功能情况;同时建议行CTA明确异位肾周围血供及毗邻脏器关系,最大程度避免术中副损伤;手术建议利用达芬奇机器人辅助进行,具备裁剪精准、吻合精细等的优势;术中先充分游离异位肾扩张肾盂及输尿管,松解连接部纤维条索粘连,明确连接部有无吊高、旋转不良畸形,将狭窄段连接部合理裁剪适当长度,肾盂裁剪呈漏斗形,一定注意保护肾脏异位供应血管及周围脏器,设计肾盂及输尿管最低点漏斗状吻合;围术期的症状观察、抗感染、多饮水等尤为重要,拔除双J管后的长期随访可建议至术后3-5年。
 刘希高 副主任医师 山东大学齐鲁医院 泌尿外科57人已读
刘希高 副主任医师 山东大学齐鲁医院 泌尿外科57人已读 - 精选 典型病例分享1-肌层浸润性膀胱癌MIBC新辅助治疗NAC+腹腔镜膀胱根治性切除术
男性,75岁,因“尿频尿急伴血尿4年余,加重半年”就诊 ; B超:膀胱占位、右肾积水;血肌酐Cr 163umol/l; MRI、CTU:膀胱多发肿瘤、侵犯右侧输尿管口、右肾积水、右输尿管扩张。盆腔多发肿大淋巴结。 膀胱镜:膀胱多发菜花样占位,较大者位于顶前壁约4cm。三角区多发乳头状肿物,右侧地毯样改变。右侧管口不清,右管口区域可见火山口样改变,宽基底。取活检。 活检病理:高级别尿路上皮癌。 术前诊断:肌层浸润性膀胱癌cT3N1M0;右肾积水;慢性肾功能不全 诊疗经过:因肾功能不全,先行“右肾穿刺造瘘术”引流,1周后Cr下降至148umol/l;参考各大权威指南治疗推荐意见,结合计算后该患者肌酐清除率38.8,予以白蛋白紫杉醇化疗+PD-1免疫联合新辅助治疗3周期,肿瘤临床降期明显;遂行“腹腔镜膀胱根治性切除术+尿流改道术”,手术标本剖面肉眼观:膀胱内肿瘤已不明显;术后恢复顺利,常规病理示:高级别浸润性尿路上皮癌,侵犯膀胱外脂肪,累及前列腺组织。切缘(-)。盆腔淋巴结(-)。 病理分期:pT4aN0M0;目前在安全随访中; 个人体会:对于局部晚期肌层浸润性膀胱尿路上皮癌(T3期及以上),直接行膀胱根治性切除手术难度较大,肿瘤切缘阳性风险高,周围副损伤风险增加,而本例采用的新辅助化疗+I/O免疫治疗的模式肿瘤临床降期明显,大大降低了手术难度,且有可能会打破传统化疗时代的单一新辅助治疗模式,尤其为铂类不耐受患者提供了较好的治疗选择,有望开创新的围术期免疫治疗模式。 入院检查盆腔CT示:膀胱肌层浸润性膀胱癌,右肾积水; 新辅助治疗前予以留置右肾造瘘,肌酐降至148umol/L; 新辅助治疗后腹腔镜根治膀胱性切除手术标本
 刘希高 副主任医师 山东大学齐鲁医院 泌尿外科570人已读
刘希高 副主任医师 山东大学齐鲁医院 泌尿外科570人已读





